主な疾患
緑内障
みなさんは緑内障と聞いてどんなことを連想しますか
- 緑内障はいずれ失明する
- 眼圧が正常であれば緑内障の心配なし
- 緑内障になると眼圧が高くなるので目や頭が痛くなる
- 視力障害などの自覚症状がなければ緑内障ではない
などと思っていられる方が多いと思います。
確かに緑内障は失明に至ることがある怖い病気です。しかし、多くの場合は適切な治療で緑内障による失明や病気の進行を抑えることができ、日常生活は不自由なく送ることができるようになってきています。ですから、緑内障と診断されたらイコール失明を意味するものではありません。
眼の構造について
緑内障という病気を知っていただくには目の構造について簡単に理解する必要があると思います。
目は五感をつかさどる重要な感覚器官の1つで、ほぼ球の形をしていて直径は約24mmです。目はよくカメラに例えて説明されています。
目の断面図(図1)をごらんになってください。
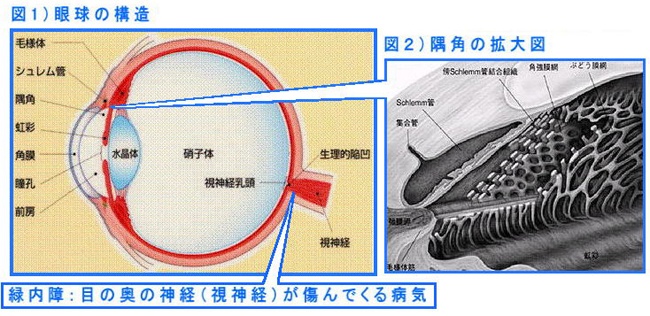
前の方から黒目の部分の透明な膜が角膜です。角膜の奥にレンズの役割をする水晶体があります。水晶体がにごってかすんで見にくくなる病気が白内障です。
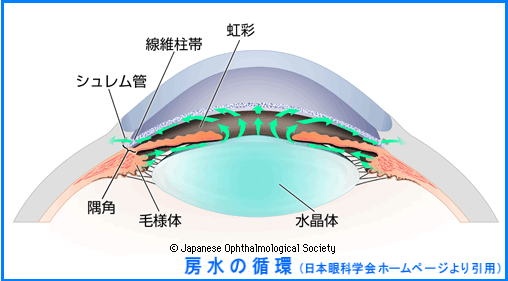
角膜と水晶体の間を前房といって、ここに房水という角膜や水晶体を養う特殊な水が満ちています。前房には房水が排出される隅角(図2)という部分があり、ここが狭くなったり、塞がったりしていないか観察し、緑内障の病状を判断します。
水晶体に接するように茶目の部分があって、これを虹彩といいます。虹彩は明るい場所では縮んだり、暗い場所では広がったりして、目の中に入る光の量をコントロールしています。ちょうど、カメラでいうと絞りの役目を果たします。
虹彩の前の部分を前房、後ろの部分を後房といいます。後房には水晶体とそれを支える毛様体があります。毛様体は水晶体を支え、伸び縮みして水晶体の厚みを変えて焦点を合わせる働きをしています。加齢とともに水晶体が硬くなり水晶体の厚みを自在に変えることができなくなり手元の字が読みにくくなるのが老眼です。
水晶体の後ろには硝子体という透明なドロドロした液体があります。
一番奥には、フイルムの役割をする網膜があって、網膜に映った情報を目の奥にある視神経に集めて脳へ伝えています。
緑内障について
緑内障は古くより失明につながる病気として名前ぐらいはご存知の方がほとんどではないかと思います。
糖尿病によって、眼底に出血などをきたす糖尿病網膜症とともにこの緑内障が日本における失明原因の上位にランクされております。日本に200万人以上の患者さんがいるものと推定されていますが、緑内障は初期のうちは自覚症状が現れないため、自分が緑内障にかかっているとは知らないで治療を受けずに毎日の生活を送っている人がたくさんいるものと思われます。平成14年12月に発表された岐阜県多治見市における市民眼科検診の結果をもとに行われた調査(多治見スタディー)では40歳以上の成人20人に1人が緑内障をわずらっていることが判明いたしました。いかに多くの方が緑内障にかかっているかがわかっていただけると思います。
では実際に「緑内障とはどんな病気だとお思いですか?」とお尋ねすると、「長生きするためには・・・」とか「わたしはこうして○○を克服した」など健康に関する本をたくさん読んで日頃より健康に関心がある方は、「緑内障は眼圧が高い病気で・・・」と眼圧という言葉を口にする人が多いと思います。
なぜ眼圧が高くなるのか
目の中は、ある特殊な水(房水)で満たされております。この水は絶えず循環しており、目の中には水を注ぐ蛇口と目の外へ水を流す排出管があります。排出管が目詰まりをおこして流れが悪くなりますと、水を注ぐ蛇口は開きっぱなしですので目の中に水が溜まり、圧力つまり眼圧が次第に高くなっていきます。
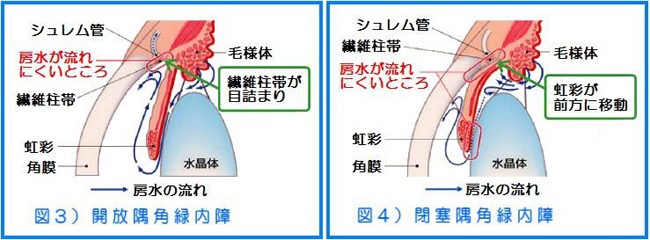
このように水の排出経路の状態によって緑内障を大きく分類すると、次の2つに分けることができます。もともとは水の排出がスムーズであったのに、加齢に伴い排出管が徐々に目詰まりをおこし、水の流れがうっ滞するタイプを開放隅角緑内障(図3)といいます。一方、もともと、水の排出経路が狭く、何かの拍子に水の流れが悪くなるタイプを閉塞隅角緑内障(図4)といいます。このように何らかの原因で眼圧が高くなることにより目の奥にある神経である視神経が圧迫を受けて傷んでしまう神経の病気が緑内障です。
眼圧の正常範囲
緑内障と眼圧は深い関りがありますが、最近、眼圧が高くない緑内障が日本人には非常に多いということがわかってきました。つまり、眼圧が正常範囲内であっても、緑内障の心配がないとはいえないのです。先の岐阜県多治見市における市民眼科検診での調査結果では、緑内障であることがわかった人のうちのほとんどが開放隅角緑内障というタイプの緑内障であり、その92%の方の眼圧は正常範囲内であったという結果が報告されています。目の奥にある神経の強さには個人差があり、正常範囲の眼圧であってもその人にとっては有害となる場合があるのです。したがって、眼圧だけを指標にするのではなく、眼科で目の奥にある神経が傷んでないか眼底検査をしたり、視界に影がないか視野検査をして調べたりして初めて緑内障の有無がわかるのです。
緑内障の症状について
緑内障を経過によって大きく分けると慢性的にゆっくりと進むタイプ(慢性緑内障)と、ある日急に見にくくなるタイプ(急性緑内障)があります
慢性緑内障
緑内障のほとんどが慢性にゆっくりと進むタイプで、このタイプは数年から十数年にかけて少しずつ視界に影が出現し徐々に拡がっていきますので自分で悪くなったという実感があまりありません。そのため、気づかないまま放置してしまう方がたくさんいらっしゃいます。「視力障害などの自覚症状がなければ緑内障ではない」とは言えず、「緑内障のほとんどは後期(末期)の病状になるまで自覚症状はありません」と言えます。視界がかなり狭くなってくる緑内障の中期の段階にいたっても、「きっと老眼のせいだろう」とか「白内障がでてきたのだろう」と自己判断し、気になっているのに仕事が忙しくてついつい先延ばしにしてはいませんか?ぜひ早めに眼科を受診してください。体の病気と同じように緑内障も早期発見早期治療が大切です。
急性緑内障
ある日急に見にくくなるタイプは一晩で失明することもあるぐらい進行は早く、緑内障発作といわれています。緑内障の発作が起きると、目が赤くなり、急にかすんで見にくくなったり、電球などの周りに虹がかかったように見えたり、目の奥から頭にかけて重い感じがしますので、不安になってすぐに眼科を受診する方が多いように思います。緑内障発作の症状には吐き気や頭痛もあります。最初に内科や脳神経外科を受診して眼科での治療が遅れてしまうこともあります。目が赤くなり、急にかすんで見にくくなり、目の奥から頭にかけてガンガンした場合、緑内障の発作が起きている可能性がありますのですぐに眼科を受診してください。緑内障の発作は高齢の女性で、若いときには近視がなく遠くまではっきり見えていた方に多いと言われています。
慢性緑内障では「緑内障になると眼圧が高くなるので目や頭が痛くなる」ことは少なく、「目や頭が痛くなるのは稀な急性緑内障発作での症状のことが多い」と言えると思います。
緑内障の検査について
緑内障の患者さんは病状に関わらず良好な視力が保たれていることが多いことが特徴です。言い換えれば緑内障の末期になっても1.2や1.5など良好な視力である人が多いということです。よって視力検査をして、緑内障が軽いか進行しているかは判断できません。緑内障を診断あるいは治療するためには3つの重要な検査があります。
それは眼圧検査と眼底検査と視野検査です。
眼圧検査
目をまぶたの上から軽く触れてみてください。一定の弾力があるのがわかりますね。これは目の中にある特殊な水が絶えず循環していて、ほどよい固さを保っているからです。この目の中の水による眼球内の圧力が眼圧です。
膨らませた風船と同じで、目いっぱい膨らませた風船は押せば硬く、空気の少ないものはふにゃふにゃと柔らかいですね。風船と眼球の最も違う点は、風船はふくらませるほど大きく膨らみますが、眼球の大きさは膨らませても変わらないことです。よって同じ量の空気を風船と眼球に入れたとしますと、眼球の場合は大きく膨らみませんので、パンパンに張った眼球になります。このような状態が眼圧の高い状態です。
眼圧の正常範囲は10~21mmHgといわれています。実際に眼圧を測定する場合に、主に2つの方法が利用されています。みなさんの中で眼科を受診した際に、目に空気がピュッと当たり、一瞬ドキッとした経験をされたことはありませんか。これは眼圧を角膜に触れないで測定しているのです。もうひとつの方法は小さい円筒状の器具を角膜に少し押し当てて測定します。角膜は痛みに敏感ですので怖いように感じられる方もいらっしゃるかもしれませんが、痛み止め用の目薬を点してから測定しますので苦痛はありませんし角膜を傷めることもありません。
さきほどの多治見スタディーにより開放隅角緑内障の92%は眼圧が正常範囲内である(正常眼圧緑内障)ことが判明致しました。眼圧が正常な緑内障が非常に多いことがわかっていただけると思います。「眼圧が正常であれば緑内障の心配なし」とは言えず、「緑内障のほとんどは正常眼圧緑内障なので眼圧が健常範囲内であっても緑内障の恐れあり」と言えます。
眼底検査
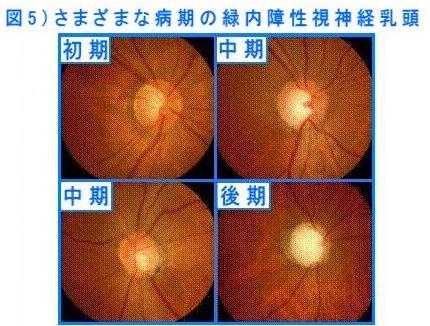
みなさんは眼底写真を見たことがありますか? 眼底検査は人間ドックや会社の健康診断の項目に入っていることが多いので聞いたことがある方が多いと思います。眼底写真を撮ると中央やや傍らに丸くて黄色の部分があります。これは目の奥の神経の先端が透けて見えるのです。緑内障の方はこの神経が正常な方に比べて、中が白っぽく見えます。病状が進行するにつれ、中がより白っぽく見えるようになります(図5)。このような特徴から眼底写真を見ると緑内障の可能性があるかどうかがわかります。当院では立体的な視神経乳頭写真を撮影できるカメラを導入し、3D写真も利用しながら緑内障患者さんの診療をおこなっております。医療機器の進歩はめざましく眼科の領域でも同様です。最近では光干渉断層計(OCT)により視神経の周りの網膜が部分的に薄くなっていないか観察できるようになり、緑内障を疑われ受診した患者さんに緑内障の有無をより正確に判定できるようになりました。人間ドックや会社の健康診断で眼底検査を受けて緑内障の疑いがあると言われた方はすぐに眼科の診察を受けるようにしてください。
視野検査
視野検査とは、目を動かさないで一度に見える範囲はどれくらいあるか調べる検査です。視界に影がないかどうかや以前あった影が広がっていないか調べることができます。影があればすぐに気がつく筈とお思いでしょうが、人間には目が二つあるので少々の影は反対の目で補ってしまうので両目で見ている場合には見にくさに気づかないのです。両目の見え方が同じかどうか時々片目ずつ見てみてください。緑内障の初期では影は小さく、真正面の視界は保たれております。緑内障が進行するにつれて影は広がり、やがて中心部の視界にも影が出現してきます。多くの場合、視野障害の進行するスピードは図6の症例のようにゆっくりですから、「緑内障はいずれ失明する」というよりも「緑内障のほとんどがゆっくり進行します。早期発見早期治療が重要です」と言えると思います。

当院では、現在主流であるコンピューターを用いて視野の中心付近を重点的に細かく調べる視野検査(ハンフリー視野)と今まで発見が難しかった極早期の緑内障を診断できるようなハンフリーマトリックスによる視野検査を併用しながら緑内障を診断するようにしております。
緑内障の治療について
目の奥にある神経は一度そこなわれると現在の医学では回復しません。そのため緑内障の治療の目標は緑内障がそれ以上進まないようにすることです。より早期に発見して治療を始め、常に眼圧を低く保つことが緑内障による失明を防ぐ決め手となります。
緑内障の治療はまず目薬ではじめます
緑内障の治療はまず目薬で始めます。眼圧を下げる目薬を点眼し目の奥にある神経への負担を少なくするのです。緑内障の治療を始める前の眼圧より30%ほど眼圧を下げると緑内障は進みにくいといわれております。しかし、人によっては目薬を点してもあまり眼圧が下がらない人もいます。その場合は、目薬を2種、3種と増やしていきます。多くの場合は目薬で低い眼圧を維持できるようになります。緑内障用の目薬は1回さすと長く作用するものでも24時間しか眼圧を下げる効果は持続しませんので毎日定期的に点眼しなければなりません。一回でもさし忘れると眼圧は元の高い状態に戻ってしまいます。点眼する際は1滴のみとしてください。目薬が汚染されて感染などの原因になることがありますので目薬の先端をまぶたやまつげに触れないようにしてください。点眼後は目を閉じて数分間目頭を押さえると目薬がよく効き、目頭からのどの奥のほうへ目薬が流れていくのを防いで目薬による体への副作用を予防できます。2種類以上の目薬を点眼している人は5分以上間隔をあけて点眼してください。また、慣れるまではマジックなどで目薬の容器に右だけか左だけかあるいは両目なのか、また点眼回数を書いておくのもよいでしょう。目薬によって目や体に副作用をもたらす場合がありますので、異常を感じたらすぐに中止して眼科主治医に相談してください。
目薬の治療で充分には眼圧が下がらない場合
目薬の治療で充分には眼圧が下がらない場合は飲み薬を使ったり、レーザー治療を行う場合があります。飲み薬は体への影響が強くでる場合があり長い期間は使わないようにしています。レーザー治療はメスのかわりにレーザー光を用いるので眼球に切開を加えずにすみます。もちろん入院の必要はなく外来で行うことができ便利です。しかしどんなタイプの緑内障にも効果があるわけではありませんのでレーザー治療をした方がよいかどうかは眼科主治医と相談してください。目薬での治療やレーザー治療でも効果が不十分な場合には手術を行います。よく、「緑内障は手術できないと聞いているのですが?」と尋ねられます。一般に、手術をうけるとその病気は治る、逆に病気を治すために手術を受けると考えますね。緑内障の手術は目薬などで充分に眼圧が下がらなかった人に目の中の水が貯まらないように通り道を拡げたり、水の抜け道を新たに作ったりして眼圧を下げます。つまり、緑内障を治すために手術を受けるのではなく、他の方法で眼圧が下がらず、このままの状態では緑内障がどんどん進行する可能性がある場合に手術を行うと考えてください。
日常生活で注意すること
ほとんどの緑内障は数年単位で少しずつ進行し、早期の状態で発見され、効果的に治療されている場合、ほとんどの患者さんは緑内障による不便を感じずに日常生活を送ることができます。緑内障と診断されたらイコール失明を意味するものではありません。緑内障だからといって日常生活で特に「注意しなければならないこと」や「してはいけないこと」はありません。普段から緑内障のことでとやかく神経質になりすぎず、スポーツや旅行などで上手に気分転換をしてください。ただ、眼圧が高くなるといわれていることは避けたほうがよいでしょう。それは、長い時間うつむいて仕事をしたり、襟のきついシャツを着たり、一気に大量の水分(1リットル以上)を飲んだりすることなどです。
定期的な診察が必要です
緑内障と診断されている人は、もらっている薬をきちんと使用し、定期的に病院にいくことが重要です。緑内障の進行ができるだけ遅くなるように、一生、眼科とのかかわりが必要となります。
他の診療科の薬について
風邪薬や胃の検査などに使う薬で、緑内障の方は医師に相談してくださいと書かれているものがありますが、これは急に病気が進行する閉塞隅角緑内障の方では発作をおこす可能性があるからです。しかし大部分の開放隅角緑内障では特に薬に対する制限はありません。
食生活について
患者さんから食生活についてどんなことに注意したらよいかよく尋ねられます。最近はテレビやラジオ番組、新聞やインターネットなどの影響からか、食べ物や栄養補助食品についての関心が高いように思われます。少しでもよくなりたいとの思いから尋ねられるのだと思いますが、偏った食生活習慣を改善し、バランスのよい食生活を心がけるとよいと思います。
遺伝について
緑内障と遺伝についてですが、現在のところ、緑内障イコール遺伝病という考えは正しくありません。中には遺伝の関係した緑内障もあるといった程度で、多くの場合は遺伝に関係なく単発的に発生していると思われます。もし、家族で緑内障の方が見つかったら、遺伝のことを心配するより、これをよい機会と家族全員が緑内障に罹っていないかどうかについて検査を受け、緑内障の早期発見に努めるようにすることが重要ではないでしょうか。
健康診断について
緑内障はかなり進行するまで自分では気づかない病気ですから、普段健康で目に病気がないと思っていらっしゃる方も、40歳を過ぎたら眼科にて緑内障がないかどうか検査をうけることをお勧めします。また、めがねをつくる際にはめがね屋に行く前に、眼科で眼圧検査や眼底検査を含めた眼科一般検査を受けてからめがねの処方箋を書いてもらうとよいでしょう。
診療科